Ressentez-vous des troubles digestifs après avoir consommé des pâtes, du pain ou même de la pizza ? Pensez-vous avoir une intolérance au gluten ? L’allergie, la maladie cœliaque et la sensibilité au gluten non cœliaque font partie des pathologies liées à une réaction immunitaire anormale contre certaines céréales. Le traitement actuel est l’élimination des aliments qui contiennent cet élément immunogène. Ce régime restrictif n’est pas facile à tenir dans la vie quotidienne. Toutefois, la recherche développe de futures thérapies qui rendront possible la consommation de nourritures proscrites aux patients.
1. L’allergie au gluten
Les différentes formes d’allergie
L’allergie est une réponse anormale du système immunitaire en présence d’une molécule inoffensive de notre environnement. Il existe plusieurs types :
- Dans la forme classique, le malade présente des démangeaisons et des gonflements de la bouche, du nez, des yeux, de la gorge et de la peau.
- L’asthme de Baker est une allergie aux inhalations de céréales, dont les symptômes sont l’asthme et la rhinite.
- Le choc anaphylactique est une réaction allergique rapide et généralisée. Le patient doit être pris en charge au plus vite du fait de la gravité de la réaction.
- L’anaphylaxie induite par l’exercice arrive après l’ingestion de blé accompagnée d’efforts physiques. Le malade ressent une difficulté à respirer, des crampes abdominales, une diminution de la pression artérielle, de l’urticaire et des vomissements. Ces troubles se manifestent au bout de 30 minutes de sport. Une seconde réaction peut apparaître dans les 24 à 48 heures suivant le premier épisode.
Dans ces différentes formes, l’appareil digestif n’est pas endommagé malgré les crampes, les ballonnements et les diarrhées.
⏩ À lire aussi : Liste des allergènes alimentaires majeurs
Le diagnostic et les traitements
Les tests cutanés et le dosage d’anticorps immunoglobulines de classe E (IgE), sont considérés comme les premiers tests pour la détection de l’allergie au blé. Mais des réactions croisées avec le pollen de graminées peuvent interférer sur les résultats. Le dépistage définitif se fera alors par un test oral alimentaire.
Le traitement principal est l’éviction de consommation de blé et de gluten. Un traitement d’antihistaminiques est prescrit lors d’une crise. Les cas les plus graves requièrent, quant à eux, une piqûre d’adrénaline afin de calmer le système immunitaire.
Qui est cet allergène ?
Le gluten est une protéine présente dans certaines céréales, comme le blé, l’orge et l’épeautre. Deux parties protéiques, insolubles dans l’eau et non digérées par l’organisme, le constituent. Elles sont appelées la gliadine et la gluténine. Dans l’industrie alimentaire, elles sont très importantes, car elles sont responsables de l’extensibilité et de l’élasticité des pâtes boulangères.
Des immunités spécifiques peuvent apparaître contre ces composants. L’allergie, la maladie cœliaque et la sensibilité non cœliaque sont dues à différentes réactions : allergique, immunitaires acquise et innée, respectivement. Elles peuvent se déclencher à n’importe quel âge.
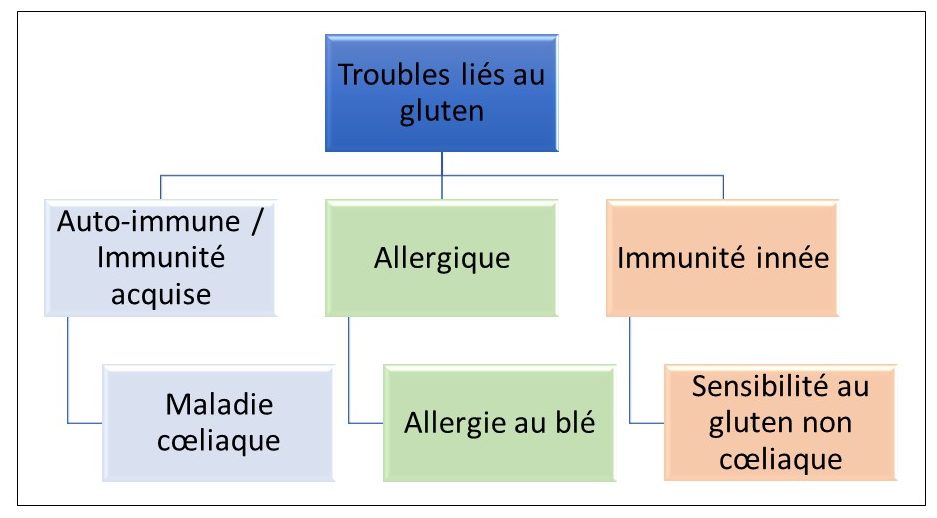
Source : modifiée de Clinical and diagnostic aspects of gluten related disorders (Tivoli et al., 2015).
2. L’intolérance au gluten ou la maladie cœliaque
Le déclenchement de l’affection
Cette entéropathie auto-immune apparaît aussi bien durant l’enfance qu’à l’âge adulte. Cependant, deux fois plus d’enfants sont touchés. Les femmes, quant à elles, sont plus fréquemment atteintes que les hommes (1,5 fois plus). La prévalence de la maladie est de 1,4 % dans le monde et de 0,8 % en Europe.
La consommation de blé, une infection intestinale et l’utilisation d’antibiotique fragilisent le microbiote et les cellules intestinales, appelées entérocytes. Cela engendre une perturbation de l’imperméabilité du système digestif, laissant passer la gliadine et la gluténine. Par conséquent, une activation du système immunitaire inné et acquis peut se déclencher chez les individus porteurs des gènes HLA DQ2 (90 % — 95 %) et DQ8 (50 %).
Les manifestations cliniques
Différents symptômes digestifs et extradigestifs existent et sont accompagnés d’une atrophie villositaire (lésions de la paroi de l’intestin grêle).
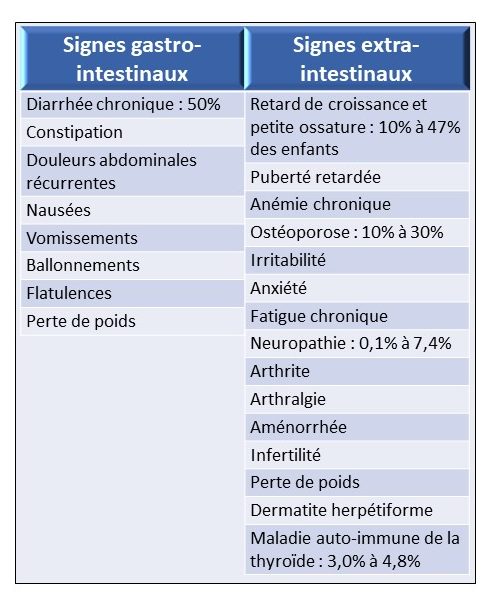
Source : modifiée de Celiac disease and nonceliac sensitivity (Leonard et al., 2017).
La détection ou le parcours du combattant
Le dosage d’anticorps sériques spécifiques comme le taux d’immunoglobulines de classe A (IgA) anti-transglutaminase tissulaire est le test de préférence pour le diagnostic. Les IgA anti-endomysium et anti-gliadine peuvent aussi être mesurées. Par la suite, une biopsie de l’intestin grêle par endoscopie met en évidence la présence d’atrophie des microvillosités (lésions de la paroi de l’intestin grêle). Pour finir, une analyse des antigènes des leucocytes humains DQ2 et DQ8 aide à confirmer ou infirmer la pathologie.
Toutefois, pour chaque patient reconnu intolérant au gluten, cinq ou six personnes ne sont pas encore identifiées. En effet, beaucoup d’adultes ne présentent pas de symptômes gastro-intestinaux. Le diagnostic est donc difficile à faire. L’affection est comme un iceberg avec ses deux parties : immergée et émergée.
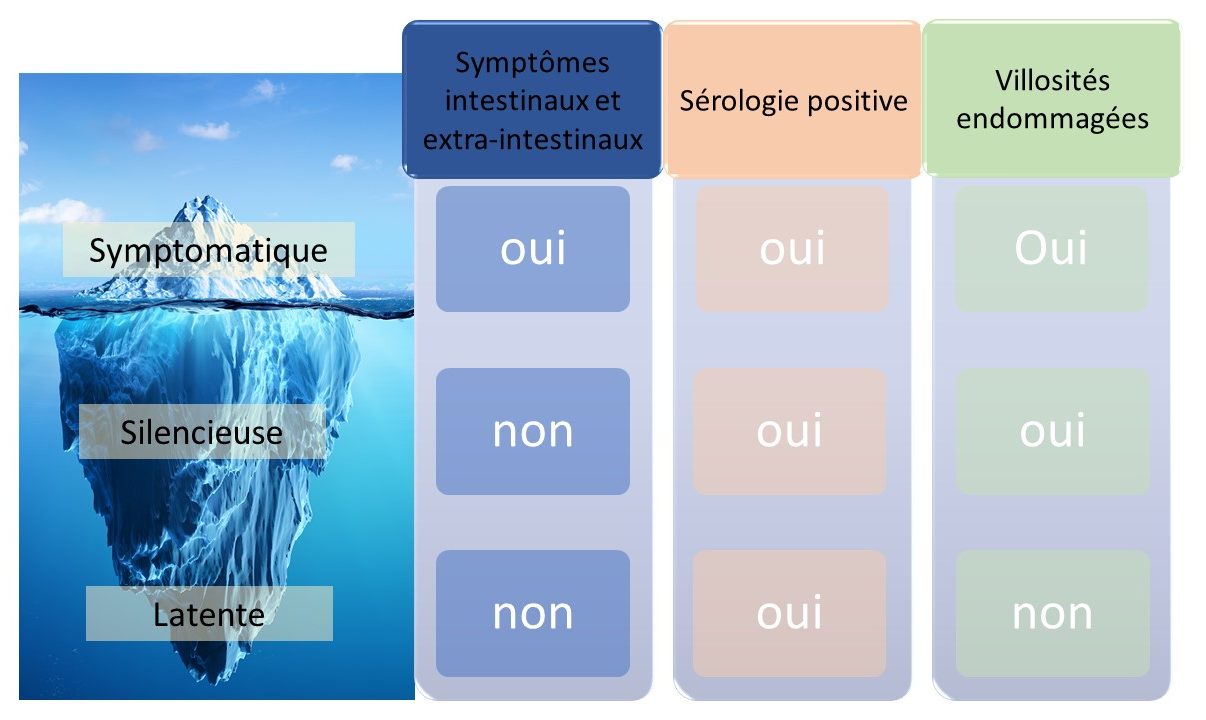
Source : modifiée de Celiac disease : from pathophysiology to treatment (Parzanese et al., 2017) + image Power Point.
Attention, il ne faut pas débuter le régime sans gluten avant d’avoir passé tous les examens de dépistage. Beaucoup de personnes commettent cette erreur. Les taux d’anticorps et l’atrophie villositaire vont diminuer. Cela faussera les résultats et compliquera le diagnostic.
⏩ Souhaitez-vous connaître les tests à domicile ? Tests à domicile pour dépister une intolérance au gluten
Les traitements et les avancées majeures
Le traitement principal est le régime sans gluten strict. Vous pouvez bénéficier d’une prise en charge financière pour les achats d’aliments sans cet allergène, auprès de l’assurance maladie.
En plus de la maladie cœliaque, d’autres pathologies liées à celle-ci doivent être soignées. Par exemple, certains patients seraient aussi atteints du diabète de type 1, de neuropathies et de l’ostéoporose.
Plusieurs études travaillent sur le développement de nouvelles thérapies afin de soigner ces patients. Ces traitements, qui sont toujours en phase clinique, pourraient rendre possible la consommation de gluten.
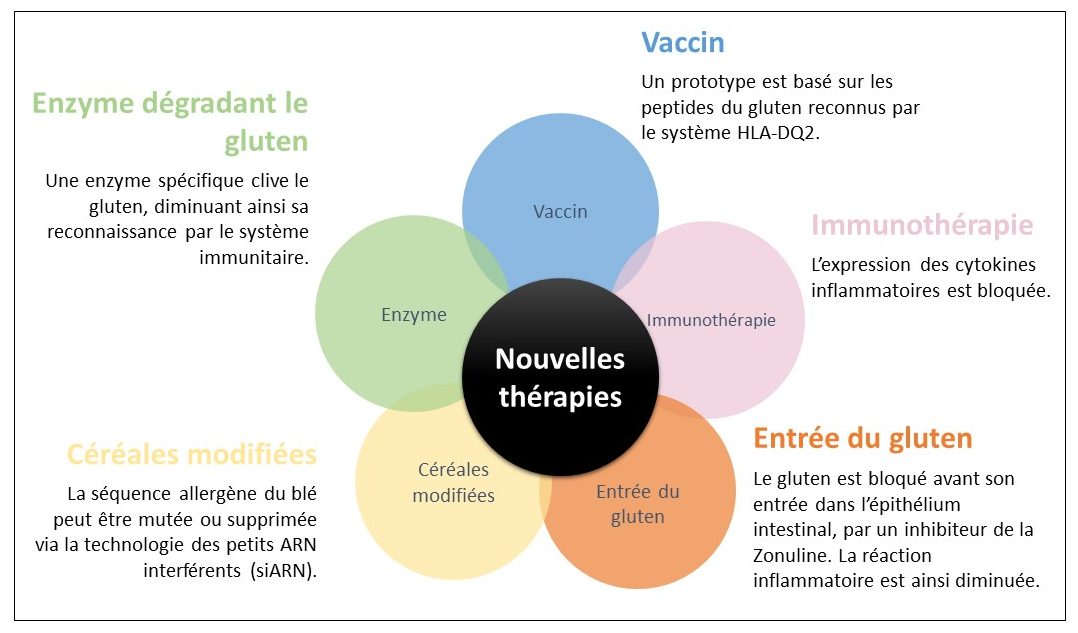
Source : modifiée de Celiac disease : from pathophysiology to treatment (Parzanese et al., 2017).
3. La sensibilité au gluten non cœliaque
La plus jeune de la famille des troubles
Cette hypersensibilité a récemment été ajoutée dans la liste des deux précédentes pathologies. De 0,5 % à 13 % de la population mondiale est atteinte. C’est un syndrome caractérisé par la présence de symptômes digestifs et extra-intestinaux induits par l’ingestion de la molécule immunogène. Ces manifestations disparaissent rapidement après l’éviction de céréales et réapparaissent au bout de quelques heures après la réintroduction.
Cette pathologie est toutefois pointée du doigt à cause de son effet de mode. En effet, beaucoup de personnes, ayant des problèmes digestifs, ont démarré un régime sans être assurées d’avoir cette affection. Ce changement alimentaire utilisé à mauvais escient peut entraîner des carences en calcium, en fer et en folate. En outre, elle est familièrement appelée « intolérance au gluten ». Ce qui est faux, puisque c’est la maladie cœliaque qui se nomme ainsi.
Comment se déclenche-t-elle et quelles sont les manifestations ?
La physiopathologie de l’hypersensibilité n’est pas encore élucidée. Toutefois, ce n’est ni auto-immun ni allergique. Plusieurs hypothèses existent :
- Le gluten n’est pas le seul responsable du développement de celle-ci.
- D’autres substances du blé comme les inhibiteurs de l’alpha-amylase et la trypsine peuvent également jouer un rôle important.
- Un déséquilibre de la flore intestinale entraînerait une réaction inflammatoire de la muqueuse au contact de molécules de céréales.
- La perméabilité serait retrouvée augmentée dans cette pathologie.
- L’activation du système immunitaire inné produirait des protéines de stress.
- Des aliments riches en FODMAPs provoqueraient aussi ces désordres digestifs.
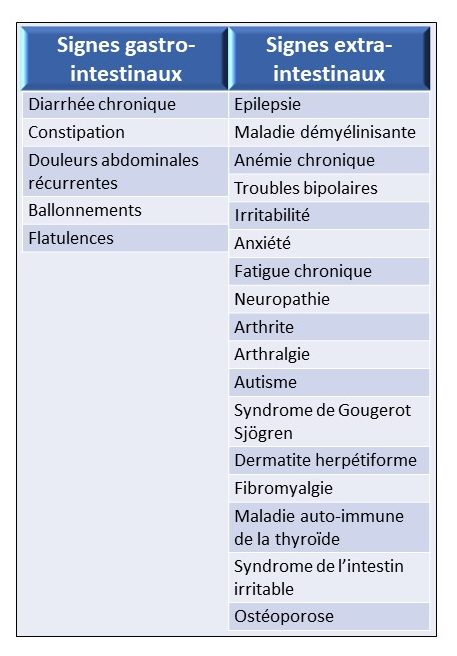
Source : modifiée de Celiac disease and nonceliac sensitivity (Leonard et al., 2017).
Les symptômes sont assez similaires à ceux des malades cœliaques. Ces analogies rendraient le diagnostic plus difficile. Cependant, la grande différence entre ces deux maladies est l’absence d’atrophie de microvillosités.
Le diagnostic, les traitements et les médecines alternatives
Le diagnostic se fait par exclusion après l’élimination de la maladie cœliaque et de l’allergie au blé. Actuellement, il n’existe aucun marqueur spécifique. Les taux des anticorps anti-transglutaminase et anti-endomysium de la classe des IgA sont négatifs. Par ailleurs, le développement de tests fiables et utilisables en pratique clinique améliorerait énormément la reconnaissance, la légitimation et le traitement de ce trouble. Le tube digestif ne présente pas de lésion ni d’atrophie villositaire. Cependant, dans 40 % des cas, une légère hyperlymphocytose intraépithéliale (augmentation du taux de globules blancs dans la paroi intestinale) est présente, mais reste isolée.
Une fois le diagnostic fait, un régime sans gluten est préconisé pour une durée limitée. De plus, les FODMAPs peuvent être eux aussi supprimés de l’alimentation. La nourriture proscrite est réintégrée petit à petit. La barrière gastro-intestinale poreuse doit être soignée afin de la rendre imperméable. L’intégrité du tube digestif est très importante pour éviter la traversée des grosses molécules allergènes dans le système sanguin. Si le microbiote est déséquilibré, une supplémentation en probiotique peut être conseillée. La médecine alternative, comme l’ayurvéda, les plantes médicinales, la phytothérapie et les infusions, est aussi utilisée en complément.
L’avenir des malades du gluten
« Le médecin du futur ne donnera pas de médicaments ; il formera ses patients à prendre soin de leur corps, à la nutrition et aux causes et à la prévention des maladies. » (Thomas A. Edison)
La consommation du gluten déclencherait plusieurs maladies chez les personnes à risque. Cependant, un suivi et un régime adaptés limiteraient la progression des signes digestifs et extra-intestinaux. De plus, la recherche avance dans le développement de nouvelles thérapies pour les malades cœliaques. Un jour peut-être, ces patients consommeront du gluten avec gourmandise et en toute sérénité !
Marjorie Courtès, pour e-Writers.
Article rédigé lors du cursus de formation en rédaction web chez FRW.
Article relu par Anne Le Tarnec, tutrice de formation chez FRW.
Création de l’ensemble des infographies : Marjorie Courtès
SOURCES :
- Barbaro, M.R., et al. 2018. Recent advances in understanding non-celiac gluten sensitivity.
- Koumbi, L., et al. 2020. Non-Celiac Gluten Sensitivity and Irritable Bowel Disease: Looking for the Culprits.
- Lebwohl, B., et al. 2015. Celiac disease and non-celiac gluten sensitivity.
- Leonard, M.M., et al. 2017. Celiac Disease and Nonceliac Gluten Sensitivity: A Review.
- Losurdo, G., et al. 2018. Extra-intestinal manifestations of non-celiac gluten sensitivity: An expanding paradigm.
- Parzanese, I., et al. 2017. Celiac disease: From pathophysiology to treatment.
- Tovoli, F., et al. 2015. Clinical and diagnostic aspects of gluten related disorders.
- Volta, U., et al. 2014. An Italian prospective multicenter survey on patients suspected of having non-celiac gluten sensitivity.












